

CHIRURGIE DU PIED ET DE LA CHEVILLE
Pour un savoir plus sur les pathologies traitées, cliquez sur les différents liens
Hallux valgus et Hallux Rigidus, bunionette et orteils en griffe
Pourquoi une chirurgie de l'hallux valgus, hallux rigidus et orteils en griffe ?
Hallux valgus
L'articulation métatarsophalangienne est l'articulation du pied dans le prolongement du gros orteil (appelé Hallux) située entre la première phalange et le premier métatarsien. Cette articulation peut être concernée par une déformation qui se caractérise par la formation d'un "oignon" avec le gros orteil (ou hallux) s'orientant en direction des autres orteils. L'articulation est douloureuse et le chaussage devient difficile. Lorsque la gêne est trop importante, une chirurgie s'impose. L'hallux valgus a une origine génétique souvent retrouvée chez la femme avec certains facteurs prédisposant comme le chaussage ou éléments architecturaux du pied.
Hallux rigidus
L'hallux rigidus définit une arthrose de l'articulation du gros orteil sans forcément associer une déformation.
L'hallux rigidus est un phénomène d'usure avec l'altération du cartilage articulaire et la formation d'excroissance osseuse (ostéophyte) à l'origine de douleur. Le chaussage devient douloureux, la marche également et l'articulation du gros orteil s'enraidie jusqu'à une ankylose totale. Des facteurs génétiques influent sur l'arthrose de cette articulation mais aussi des éléments mécaniques induisant des hyperpressions par rétraction musculo-tendineuse des structures de la jambe et du pied.
Bunionette
La bunionette ou quintus varus est la déformation symétrique de l'hallux valgus mais touchant le cinquième orteil. La déformation induit un cinquième orteil dévié qui va regarder vers les autres orteils. L'articulation au niveau du cinquième orteil devient douloureuse et il existe un conflit avec la chaussure. La cause des bunionettes est souvent due à un chaussage particulier ou une démarche particulière ou à des modifications anatomiques du cinquième métatarsien retrouvées chez certains patients.
Griffe d'orteil
L'orteil en griffe est une déformation de l'une des articulations d'un des orteils qui se courbe de façon anormale et qui avec le temps s'enraidit dans cette position. Les déformations de ces orteils sont à l'origine de conflits avec la chaussure formant un cor douloureux.
Type d'anesthésie
L'intervention est réalisée le plus souvent sous anesthésie locorégionale. Une hospitalisation à la journée en chirurgie ambulatoire est nécessaire.
Temps chirurgical
Hallux valgus
Au moment de l'intervention un garrot est mis en place au niveau du mollet et sera gonflé pour éviter le saignement au moment de la chirurgie. En règle générale l'incision cutanée mesure de 2 à 3 cm et est située en regard de l'articulation entre la première phalange et le premier métatarsien en regard de "l'oignon". Des incisions millimétriques sont réalisé en arrière du gros orteil pour permettre une "libération articulaire" de l'articulation déformée. L'articulation est ouverte. Ensuite seront réalisées les coupes osseuses ou ostéotomies au niveau du premier métatarsien. Différentes ostéotomies peuvent être utilisées selon la déformation : en chevron ou dite de SCARF. Une coupe osseuse peut être également réalisée sur la première phalange. Le but est le déplacement des segments osseux pour "réaligner" le premier rayon. Une fois la déformation corrigée la fixation se fait à l'aide de mini-vis maintenant la correction le temps de la consolidation. Lorsque le chirurgien le juge nécessaire et en fonction de vos radiographies des ostéotomies per-cutanées (avec une ouverture millimétrique) encore appelée DMMO peuvent être réalisée sur les cols des autres métatarsiens. La capsule est refermée de telle manière qu'elle participe également à corriger la déformation. Un pansement renforcé est confectionné. Ce pansement est à garder durant 3 semaines sans le refaire puisqu'il agit comme une réelle attelle participant au maintien de la correction le temps de la cicatrisation. Dans de rare cas de figure (déformation trop importante, récidive, arthrose importante) un geste d'arthrodèse ou de blocage de l'articulation entre la phalange et le métatarsien peut être nécessaire (cf. Hallux Rigidus).
Hallux rigidus
Au moment de l'intervention un garrot est mis en place au niveau du mollet et sera gonflé pour éviter le saignement au moment de la chirurgie. En règle générale l'incision cutanée mesure de 2 à 3 cm et est située en regard de l'articulation entre la première phalange et le premier métatarsien sur la face interne. Si l'arthrose n'est pas trop avancée le but va être de réaliser une coupe osseuse du premier métatarsien pour le raccourcir et réorienter la surface articulaire usée en zone non contrainte. On parle de chirurgie décomprimante car diminuant la pression sur la zone usée et douloureuse. Dans d'autres cas on peut être amené à réséquer le 1/3 supérieur de la tête du premier métatarsien et des excroissances dues à l'arthrose ("ostéophytes"). Cependant lorsque l'usure est trop avancée avec une articulation ne permettant presque plus de mobilité une chirurgie d'arthrodèse ou de blocage de l'articulation doit être réalisée. Les surfaces articulaires sont enlevées, l'orteil réaligné et la fixation se fait avec des vis et une plaque le temps de la consolidation.
Bunionette
Au moment de l'intervention un garrot est mis en place au niveau du mollet et sera gonflé pour éviter le saignement au moment de la chirurgie. L'incision mesure 1 à 2 centimètres ou peut être millimétrique (percutané). Le but est de réaliser une coupe du 5e métatarsien et de réaliser l'ensemble. La Fixation n'est pas systématique. Un pansement "attelle" sera confectionné pour 3 semaines.
Griffe d'orteil
La griffe d'orteil est une pathologie complexe avec des origines différentes. En fonction du type de griffe et de sa localisation la chirurgie peut consister à réduire la longueur d'une phalange ou d'un métatarsien, bloquer une articulation, réaliser des transferts de tendon sur un autre, de libérer l'articulation rétractée. La chirurgie nécessite une incision en regard de l'articulation de quelques millimètres.
Après l'intervention
L'appui est autorisé le jour de l'intervention après la radiographie de contrôle. Le patient s'aide de cannes anglaises. Votre chirurgien insistera sur le fait que le pansement sert d'attelle et ne doit pas être refait durant 3 semaines. La marche se fait sous couvert d'une chaussure spécifique de décharge de l'avant pied. Cette chaussure sera à garder durant 4 à 6 semaines en cas de chirurgie d'hallux valgus ou d'ostéotomie ou d'arthrodèse pour les chirurgies d'hallux rigidus. Dans les autres cas elle ne sera pas nécessaire ou sur une plus courte période. Cette chaussure mettra en contrainte l'arrière de votre pied et déchargera l'avant sur une partie souple. La douleur est soulagé par la prise de médicaments. Le fils est résorbable et non visible car caché sous la peau. L'anticoagulation par injection sera débutée après l'intervention pour deux semaines afin d'éviter les phlébites.
Suites habituelles
Le retour à la maison est possible le jour de l'intervention. Le pied et les orteils sont gonflés plusieurs jours. La reprise de la conduite automobile pour les chirurgies d'hallux valgus, hallux rigidus et de bunionette est possible à 6 semaines. Pour les autres chirurgies elle est possible à partir de 3 à 4 semaines. La pratique des activités sportives pourra être reprise à 2 mois après l'intervention pour les sports les plus doux (vélo, natation) et de 4 à 6 mois pour les autres sports (course à pied, tennis). Les activités professionnelles sont reprises après 2 mois d'arrêt de travail pour les chirurgies d'hallux valgus, d'hallux rigidus et après 1 mois pour les autres pathologies.
Les risques et complications de l'intervention
La raideur : Lorsque l'articulation n'est pas bloquée (arthrodèse) les articulations adjacentes à la chirurgie peuvent devenir plus raides. Cette raideur va s'améliorer avec le temps et la diminution du gonflement des orteils.
L'hématome : le site opératoire peut saigner formant un hématome ou des ecchymoses.
L'infection du site opératoire : il s'agit d'une complication rare. Toutes les mesures sont prises au bloc opératoire afin de l'éviter.
Les complications de voisinage : Les structures osseuses sont entourées de tendons, nerf, de petites artérioles pouvant être lésés ou comprimés pouvant induire une insensibilité, une perte de mobilité.
Les thromboses : la chirurgie du membre inférieur expose à un risque de formation de caillots dans les veines des jambes pouvant migrer jusqu'à la circulation pulmonaire et induire une embolie pulmonaire. La prescription des anticoagulants permet d'éliminer ce risque.
Le retard ou la non consolidation osseuses : lorsque des coupes osseuses sont réalisées il existe un faible risque de non consolidation. Le tabac est un important facteur de non consolidation.
Les troubles cicatriciels : ces troubles se manifestent par une mauvaise cicatrisation chez des patients ayant des problèmes circulatoires, de diabète ou fumeurs. L'incision a du mal à cicatriser et peut faire le lit d'une infection.
La récidive de la déformation : le corps humain étant évolutif avec le temps, la déformation peut récidiver partiellement avec l'âge.
Les métatarsalgies de transfert : la correction de la déformation du gros orteil et sa remise en charge peut conduire à l'apparition de douleurs se localisant sur les métatarsien plus latéraux pouvant nécessiter une semelle ou un geste chirurgical percutané.
Algodystrophie : il s'agit d'un phénomène douloureux chronique dont l'origine n'est pas entièrement élucidée. Cette complication peut survenir après un traumatisme, une fracture, une entorse ou une chirurgie. Le phénomène évolue par des épisodes de gonflement et de rougeur. L'algodystrophie disparaît spontanément comme elle est apparue en un an ou parfois plus. Son traitement consiste en la prise en charge de la douleur par différents moyens combinés et en un accompagnement du patient.
Pour en savoir plus
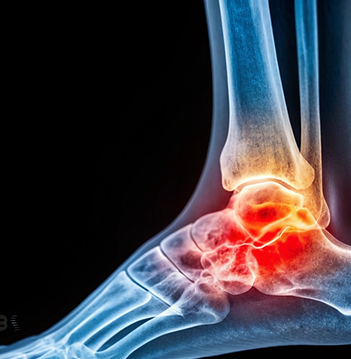

Arthrose de cheville et du pied
Pourquoi une chirurgie de l'arthrose de la cheville et du pied ?
Arthrose de la cheville
La principale articulation de la cheville se nomme l'articulation talo-crurale. Il s'agit d'une mortaise qui articule le talus avec une pince composée de la fibula et du tibia. Cette articulation peut être touchée par l'arthrose qui va altérer les surfaces de glissement articulaires. Le cartilage s'amincit jusqu'au contact de l'os sur l'os. Cette arthrose peut être constitutive et constitue une usure liée au vieillissement. Dans d'autres cas cette usure peut avoir été accélérée par un traumatisme auparavant (fracture, entorse de cheville avec instabilité chronique) ou par une surutilisation. Lorsque les lésions cartilagineuses sont importantes, la cheville est raide, douloureuse et gonflée. Si aucun traitement usuel n'est efficace une chirurgie d'arthrodèse s'impose. Elle consiste à bloquer cette articulation en la faisant fusionner et à faire disparaître les douleurs. Lorsque l'articulation est moins usée une chirurgie par arthroscopie peut être réalisée pour nettoyer l'articulation, enlever des corps étrangers, réséquer des becs osseux à l'origine d'un conflit douloureux.
Arthrose des autres articulations du pied
Le pied est un complexe formé d'un ensemble d'ossicules avec des surfaces articulaires. Chaque articulation du pied peut être touchée par l'arthrose comme la cheville. Lorsque l'usure est trop importante un geste d'arthrodèse bloquant l'articulation peut être réalisé.
Type d'anesthésie
L'intervention est réalisée le plus souvent sous anesthésie générale, rachianesthésie voir sous anesthésie locorégionale. Une hospitalisation à la journée en chirurgie ambulatoire est nécessaire.
Temps chirurgical
La chirurgie d'arthrodèse talo-crurale va avoir pour but de bloquer cette articulation. La chirurgie se réalise soit à ciel ouvert avec une incision en avant de la cheville, soit dans certains cas sous arthroscopie. Les vaisseaux et tendons en avant de la cheville sont protégés et la capsule articulaire est ouverte. Les surfaces articulaires sont débarrassées du cartilage restant et l'os sous-jacent est avivé. Des vis sont mises en place pour maintenir la position de la cheville pour que l'os puisse fusionner. Cette chirurgie dure de 1 à 2 h. Une botte plâtrée est confectionnée pour une durée de 2 mois le temps que la zone fusionne. La durée sans appuis est de 2 mois également.
Après l'intervention
L'appuis est interdit pour une durée de 6 semaines . Le patient s'aide de cannes anglaises pour se déplacer. Le fils est résorbable et non visible car caché sous la peau. L'anticoagulation par injection sera débutée après l'intervention jusqu'à reprise de l'appui afin d'éviter les phlébites. Le membre inférieur doit être surélevé un maximum pour éviter le gonflement des orteils (œdème).
Suites habituelles
Le retour à la maison est possible le jour de l'intervention. Le pied et les orteils sont gonflés plusieurs jours. La reprise de la conduite automobile se fait après reprise de l'appui. La pratique des activités sportives est possible à distance (> 5 mois). Les activités sportives nécessitant une flexion plantaire importante seront compliquées. Les activités professionnelles sont reprises après 3 mois d'arrêt de travail. La marche sans boiterie sera la règle mais nécessitera plusieurs mois d'adaptation. Le port de talons hauts ne sera plus possible.
Les risques et complications de l'intervention
L'hématome : le site opératoire peut saigner formant un hématome ou des ecchymoses.
L'infection du site opératoire: il s'agit d'une complication rare. Toutes les mesures sont prises au bloc opératoires afin de l'éviter.
Les complications de voisinage : Les structures osseuses sont entourées de tendons, nerfs, petites artérioles pouvant être lésés ou comprimés pouvant induire une insensibilité, une perte de mobilité.
Les thromboses : la chirurgie du membre inférieur expose à un risque de formation de caillots dans les veines des jambes pouvant migrer jusqu'à la circulation pulmonaire et induire une embolie pulmonaire. La prescriptions des anticoagulants permet d'éliminer ce risque.
Le retard ou la non consolidation osseuses : lorsque des coupes osseuses sont réalisées il existe un faible risque de non consolidation. Le tabac est un important facteurs de non consolidation. Il devra être arrêté avant et après la chirurgie.
Les troubles cicatriciels: Ces troubles se manifestent par une mauvaise cicatrisation chez des patients ayant des problèmes circulatoires, de diabète ou fumeurs. L'incision a du mal à cicatriser et peut faire le lit d'une infection.
Formation d'arthrose sur les articulations adjacentes: avec le temps les articulations autours de l'articulation bloquée peuvent s'user également et devenir à leur tour douloureuses.
Algodystrophie: il s'agit d'un phénomène douloureux chronique dont l'origine n'est pas entièrement élucidée. Cette complication peut survenir après un traumatisme, une fracture, une entorse ou une chirurgie. Le phénomène évolue par des épisodes de gonflement et de rougeur. L'algodystrophie disparait spontanément comme elle est apparue en un an ou parfois plus. Son traitement consiste en la prise en charge de la douleur par différents moyens combinés et en un accompagnement du patient.
L'instabilité de cheville
Pourquoi une chirurgie de l'instabilité de cheville ?
La principale articulation de la cheville se nomme l'articulation talo-crurale. Il s'agit d'une mortaise qui articule le talus avec une pince composée de la fibula et du tibia. La cheville est stabilisée par des ligaments tendus des malléoles vers les os du pied. Le ligament externe est le plus souvent endommagé. Il est composé de 3 faisceaux. Au décours d'entorses récidivantes ou lorsque celles-ci sont mal soignées (absence de rééducation et de reprogrammation neuro-motrice) la cheville peut devenir instable occasionnant un "jeu articulaire" trop laxe et une articulation baillant anormalement. Le patient décrit des sensations d'instabilité, de cheville qui lâche ou des entorses récidivantes. Dans d'autres cas, on parle d'instabilité douloureuse puisque le maitre symptôme est la douleur.
Type d'anesthésie
L'intervention est réalisée le plus souvent sous anesthésie générale, rachianesthésie voir sous anesthésie locorégionale. Une hospitalisation à la journée en chirurgie ambulatoire est nécessaire.
Temps chirurgical
Le but de l'intervention est de retendre et reconstruire les faisceaux du ligament distendus ou rompus. Un garrot est mis en place au niveau de la cuisse. Une incision est réalisée sur la malléole externe s'entendant vers le pied de façon curviligne. L'insertion des faisceaux des ligaments est repérée. Les ligaments sont désinsérés puis retendus à l'aide d'une ancre chirurgicale. Ces ligaments sont renforcés par une bandelette de périoste (tissu fibreux sur recouvrant l'os) réinsérés par une ancre sur le talus et/ou par l'utilisation d'une partie du ligament fundiforme (tendon plaquant les tendons destinés à relever les orteils) qui sera réinséré sur la pointe de la malléole externe par une ancre. Une botte plâtrée est confectionnée pour une durée de 6 semaines. L'intervention dure 1h.
Après l'intervention
L'appui est interdit pour une durée de 6 semaines . Le patient s'aide de cannes anglaises pour se déplacer. Le fils est résorbable et non visible car caché sous la peau. L'anticoagulation par injection sera débutée après l'intervention jusqu'à reprise de l'appui afin d'éviter les phlébites. Le membre inférieur doit être surélevé un maximum pour éviter le gonflement des orteils (œdème).
Suites habituelles
Le retour à la maison est possible le jour de l'intervention. Le pied et les orteils sont gonflés plusieurs jours. La cheville sera immobilisée 6 semaines. La reprise de la conduite automobile se fait au 3e mois. La marche normale se fait à la fin du 2e mois. La natation peut être reprise à 3 mois, la course à pied à 4 mois et les sports collectifs à 6 mois. Les activités professionnelles sont reprises après 3 mois d'arrêt de travail.
Les risques et complications de l'intervention
L'hématome : le site opératoire peut saigner formant un hématome ou des ecchymoses.
L'infection du site opératoire: il s'agit d'une complication rare. Toutes les mesures sont prises au bloc opératoire afin de l'éviter.
Les complications de voisinage : Les structures osseuses sont entourées de tendons, nerfs, petites artérioles pouvant être lésés ou comprimés pouvant induire une insensibilité, une perte de mobilité.
Les thromboses : la chirurgie du membre inférieur expose a un risque de formation de caillots dans les veines des jambes pouvant migrer jusqu'à la circulation pulmonaire et induire une embolie pulmonaire. La prescription des anticoagulants permet d'éliminer ce risque.
Les troubles cicatriciels: Ces troubles se manifestent par une mauvaise cicatrisation chez des patients ayant des problèmes circulatoires, de diabète ou fumeurs. L'incision a du mal à cicatriser et peut être le lit d'une infection.
Raideur articulaire: après avoir retiré le plâtre une rééducation bien conduite doit être réalisée pour éviter l'enraidissement.
Algodystrophie: il s'agit d'un phénomène douloureux chronique dont l'origine n'est pas entièrement élucidée. Cette complication peut survenir après un traumatisme, une fracture, une entorse ou une chirurgie. Le phénomène évolue par des épisodes de gonflement et de rougeur. L'algodystrophie disparait spontanément comme elle est apparue en un an ou parfois plus. Son traitement consiste en la prise en charge de la douleur par différents moyens combinés et en un accompagnement du patient.
Névrome de Morton
Pourquoi une chirurgie du névrome de morton ?
Les orteils du pied sont innervés de façon sensitive par des petits rameaux nerveux qui se divisent en deux à la base de chaque orteil. Dans certaines conditions le plus souvent chez la femme, ce nerf est irrité. L'irritation est produite du fait d'un conflit du nerf avec une structure ligamentaire entre les métatarsiens (os avant des phalanges), par une compression des métatarsiens, ou par une petite bourse séreuse qui s'inflamme. La bourse séreuse est une cavité proche de l'articulation réduisant les frottements entre les structures anatomiques. La gaine du nerf par l'irritation va s'épaissir et les fibres microscopiques vont se désorganiser. Cette boursouflure constitue le névrome de Morton et explique les sensations douloureuses et d'orteils engourdis. L'évolution du névrome peut être aggravée par le chaussage. Le plus souvent ce névrome se forme dans le 3e espace inter-métatarsien (entre le 3e et 4e métatarsien). Lorsque le traitement par infiltration d'anti-inflammatoire et par semelles n'arrange pas le problème, une chirurgie s'impose. Parfois, le névrome est la conséquence d'une anomalie osseuse de l'avant pied qui devra être corrigée (par exemple un hallux valgus).
Type d'anesthésie
L'intervention est réalisée le plus souvent sous anesthésie locorégionale. Une hospitalisation à la journée en chirurgie ambulatoire est nécessaire.
Temps chirurgical
La chirurgie se déroule après la mise en place d'un garrot au niveau de la cheville pour permettre au chirurgien de travailler sans saignement. Une incision est réalisée sur quelques millimètres au niveau du dos du pied , en regard du névrome. La chirurgie consiste soit à libérer le nerf des tissus qui le compriment (neurolyse), soit à retirer le névrome (neurectomie). Le chirurgien profite également de ce temps pour retirer la bourse inflammée. La pièce est envoyée pour analyse. L'intervention dure 30-40 minutes.
Après l'intervention
L'appui est possible après l'intervention. Le patient s'aide de cannes anglaises pour se déplacer les premiers jours. L'anticoagulation par injection sera débutée après l'intervention pour une durée de 10 à 14 jours. Des soins locaux sont réalisés tous les 2 jours par une infirmière. Des chaussures assez larges doivent être portées.
Suites habituelles
Le retour à la maison est possible le jour de l'intervention. Le pied et les orteils sont gonflés plusieurs jours. La reprise de la conduite automobile est possible rapidement après l'intervention selon la douleur cependant attendre un délai de 2 semaines après l'intervention semble raisonnable. La pratique des activités sportives est possible une fois la cicatrisation acquise (3 semaines). Un arrêt de travail de 4 semaines sera prescrit.
Les risques et complications de l'intervention
L'hématome : le site opératoire peut saigner formant un hématome ou des écchymoses.
L'infection du site opératoire: il s'agit d'une complication rare. Toutes les mesures sont prises au bloc opératoires afin de l'éviter.
Les complications de voisinage : lorsque le névrome est retiré il peut persister après l'intervention la zone d'anesthésie que vous aviez avant l'intervention mais la douleur disparaitra.
Les thromboses : la chirurgie du membre inférieur expose à un risque de formation de caillots dans les veines des jambes pouvant migrer jusqu'à la circulation pulmonaire et induire une embolie pulmonaire. La prescriptions des anticoagulants permet d'éliminer ce risque.
L'œdème du pied: après l'intervention le pied peut être gonflé. Il peut le rester plusieurs jours. Il faut bien penser à glacer la zone opérée et à surélever au maximum le pied dès que possible.
Algodystrophie: il s'agit d'un phénomène douloureux chronique dont l'origine n'est pas entièrement élucidée. Cette complication peut survenir après un traumatisme, une fracture, une entorse ou une chirurgie. Le phénomène évolue par des épisodes de gonflement et de rougeur. L'algodystrophie disparait spontanément comme elle est apparue en un an ou parfois plus. Son traitement consiste en la prise en charge de la douleur par différents moyens combinés et en un accompagnement du patient.
Pathologie tendineuse (Achille, Fibulaire) et Aponévrosite plantaire (épine calcanéenne)
Pourquoi une chirurgie d'allongement du tendon d'Achille, une chirurgie des tendons fibulaires ? Qu'est ce que l'aponévrosite plantaire ?
A) Allongement du tendon Achille, Aponévrosite plantaire, maladie d'Haglund
L'arrière de la jambe est constitué par un muscle que l'on nomme le triceps sural qui se compose du soléaire et des deux jumeaux. Ce muscle se termine et s'insère sur la partie supérieure du calcanéum.
L'aponévrose plantaire est une grande nappe ligamentaire sous le pied partant du calcanéum et allant vers l'avant du pied. L'ensemble du muscle triceps sural et de l'aponévrose est à considérer comme une chaîne en interaction. Pour imager cette interaction, lorsque l'on ramène fort ses orteils vers la jambe en tirant dessus on sent une tenson sous le pied (aponévrose plantaire) et tout le long de la jambe en arrière. On parle de chaîne suro-achiléo-plantaire (chaîne postérieure). Lors de sursollicitations et lorsque cette chaîne est rétractée, une inflammation peut se produire au niveau du tendon achille (Tendinopathie) et sur l'aponévrose plantaire (Aponévrosite plantaire) . Ces deux zone peuvent devenir douloureuses. Lorsque les symptômes évoluent depuis longtemps l'inflammation peut conduire à calcifier l'insertion du tendon ou du ligament. On parle alors d'épine calcanéenne pour l'aponévrosite plantaire. Ces calcifications ne sont qu'une manifestation radiologique d'une inflammation chronique de ces structures. Dans un premier temps le traitement sera rééducatif et consistera à étirer cette chaîne postérieure. Des semelles peuvent être confectionnées et l'aponevrosite plantaire pourra être infiltrée. Le tendon Achille peut lui être irrité par un relief sur le calcanéum. On parle de maladie Haglund. L'irritation si elle est présente doit être traitée.
En cas d'échec du traitement médical chaque problème trouvera une solution.
Options chirurgicales selon le problème en cas de résistance au traitement médical.
Pour l'aponévrosite plantaire si la chaîne postérieure est rétractée une libération haute du muscle jumeau médial est réalisée. Un autre moyen consiste à désinsérer partiellement l'aponévrose plantaire sur le calcanéum (Aponevrectomie plantaire)
Pour les tendinopathies chroniques du tendon Achille, une libération haute du muscle jumeau médial est réalisée ou un peignage tendineux. Ce peignage consiste à réaliser des incisions dans le sens du tendon pour l'aviver et envoyer un signal de cicatrisation.
Pour la maldie d'Haglund, l'intervention consiste à enlever l'os en conflit frottant sur le tendon Achille. Dans certains cas il existe une anomalie osseuse sur le calcanéum (os du talon) nécessitant d'horizontaliser l'arrière du talon en réalisant une coupe osseuse (ostéotomie).
B) Chirurgie des tendons fibulaires et de leur rétinaculum
Les muscles fibulaires occupent la loge externe de la jambe. Ils sont au nombre de 2: le long et le court fibulaire. Ils proviennent de la jambe et s'insèrent sur la base du 5e métatarsien pour le court, et sur la base du 1er métatarsien pour le long, après un trajet sous le pied. Au niveau de la cheville les tendons passent en arrière de la malléole externe dans une gouttière osseuse. Ces tendons sont maintenus et plaqués contre l'os par un tissu fibreux dénommé le rétinaculum des fibulaires. Ces muscles participent à la stabilité de la cheville et permettent sa mobilité.
Les pathologies touchant ces tendons
1) La tendinopathie
Ces tendons peuvent être inflammés à cause d'une sursollicition. Des anomalies osseuses du pied ou de la cheville peuvent les favoriser. On parle de tendinopathie. L'inflammation va induire une réaction formant du liquide autours du tendon le rendant encore plus douloureux. Lorsque ce tableau perdure, les tendons peuvent s'effilocher à l'origine d'une déchirure.
Dans d'autre cas, la déchirure peut survenir sur une cheville instable ou trop laxe (instabilité de cheville). La laxité peut être de cause anatomique osseuse ou due à des entorses récidivantes. Le traitement est celui de la déchirure du tendon mais aussi de l'instabilité de la cheville pour éviter la récidive.
2) La Luxation des tendons fibulaires
Après un traumatisme d'entorse, la partie fibreuse plaquant les tendons à l'os (rétinaculum des fibulaires) peut se déchirer. Les tendons ne sont plus maintenus et se luxent en arrière de la malléole à l'origine de douleur.s Le tendon n'étant plus dans son tunnel frotte contre l'os et peut conduire à une déchirure du tendon.
Type d'anesthésie
L'intervention peut être réalisée sous anesthésie générale, rachianesthésie ou sous anesthésie locorégionale. Une hospitalisation à la journée en chirurgie ambulatoire est nécessaire.
Temps chirurgical
A) Allongement du tendon Achille, aponévrosite plantaire, maladie d'Haglund
Allongement proximal du muscle jumeau interne
Un garrot est mis en place au niveau de la cuisse. Une courte incision cutanée est réalisée en arrière du genou dans la partie haute au niveau du creux poplité. Ensuite le tendon du muscle jumeau interne est allongé en libérant son insertion tendineuse.
Aponévrectomie plantaire
Une courte incision de quelques millimètres est réalisée de façon percutané sur le bord interne de la voute plantaire en regard de l'insertion de l'aponévrose sur le calcanéum. L'aponévrose est partiellement désinsérée du calcanéum sur son versant interne.
Peignage du tendon d'Achille
Un garrot est mis en place au niveau de la cuisse. Une incision est réalisée en arrière de la cheville en regard du tendon d'Achille sur 5 à 10 centimètres. Le film protecteur du tendon (péritendon) est ouvert et des incisions dans le sens du tendon sont réalisées pour envoyer un signal de cicatrisation au tendon. Une botte plâtrée est confectionnée en fin d'intervention.
Maladie d'Haglund
Un garrot est mis en place au niveau de la cuisse. En cas de résection de l'excroissance une incision est réalisée an arrière du pied en regard de l'excroissance qui est reséquée soit à ciel ouvert soit sous arthroscopie.
En cas d'ostéotomie, un incision est réalisée sur le bord externe du calcanéum. La coupe est réalisée à la scie pour enlever un coin osseux et horizontaliser la calcanéum. La fixation se fait par vis. Une botte plâtrée est confectionnée en fin d'intervention.
B) Chirurgie des tendons fibulaires et de leur rétinaculum
Un garrot est mis en place au niveau de la cuisse. Une incision arciforme est réalisée en arrière de la malléole externe sur 5 à 10 centimètres. Le rétinaculum des fibulaires est ouvert et sera réinséré avec des ancres chirurgicales sur la malléole externe. Une botte plâtrée sera confectionnée pour une durée de 6 semaines.
Le débridement
Il consiste à retirer les tissus cicatriciels inflammatoires dans la gouttière des fibulaires et à enlever les tissus gênant.
Suture d'une rupture d'un des tendons fibulaires
La lésion est repérée puis le tissu inflammatoire sur le tendon est retiré. Ensuite le chirurgien réalisera la suture de cette lésion.
Réinsertion du rétinaculum des fibulaires
Les tendons sont repositionnés dans leur gouttière Un débridement ou un creusement de la gouttière peut avoir été réalisé au préalable.
Ensuite le rétinaculum est réinséré et retendu sur la malléole externe par des ancres chirurgicales. Cette structure peut être renforcée en utilisant le périoste (tissu fibreux entourant l'os) qui est préparé sous forme d'une languette.
Creusement osseux de la gouttière des fibulaires sur la malléole externe
La gouttière des fibulaires en arrière de la malléole externe peut être creusée lorsqu'elle est trop plate. Ce geste permet de redonner une conformation de hamac à la gouttière pour stabiliser les tendons dedans.
La ténodèse
Lorsque l'un des deux tendons est trop abimé et que celui-ci n'est pas suturable, cette intervention consiste à venir fixer l'extrémité saine du tendon malade sur l'autre tendon fibulaire sain.
Après l'intervention
A) Allongement du tendon d'Achille, aponévrosite plantaire, maladie d'Haglund
Les gestes d'allongement du tendon d'Achille, les gestes sur l'aponévrose plantaire ou de résection osseuse du calcanéum (maladie de Haglund) permettent la reprise de l'appui immédiat. Le patient s'aide de cannes anglaises pour se déplacer. L'anticoagulation par injection sera débutée après l'intervention pour une durée de 10 à 14 jours afin d'éviter les phlébites. Le membre inférieur doit être surélevé un maximum pour éviter le gonflement des orteils (œdème).
En cas d'ostéotomie du calcanéum (maladie d'Haglund) ou de peignage du tendon d'Achille, une botte plâtrée est confectionnée pour 6 semaines. Le patient s'aide de cannes anglaises pour se déplacer. L'anticoagulation par injection sera débutée après l'intervention pour une durée de 6 semaines afin d'éviter les phlébites. Le membre inférieur doit être surélevé un maximum pour éviter le gonflement des orteils (œdème).
B) Chirurgie des tendons fibulaires et de leur rétinaculum
Une botte plâtrée est confectionnée pour 6 semaines sans appui. Le patient s'aide de cannes anglaises pour se déplacer. L'anticoagulation par injection sera débutée après l'intervention jusqu'à reprise de l'appui afin d'éviter les phlébites. Le membre inférieur doit être surélevé un maximum pour éviter le gonflement des orteils (œdème).
Suites habituelles
Le retour à la maison est possible le jour de l'intervention (chirurgie ambulatoire). Le pied et les orteils sont gonflés plusieurs jours.
Les geste d'allongement du tendon d'Achille, les gestes sur l'aponévrose plantaire ou de résection osseuse du calcanéum permettent une reprise de la conduite automobile rapide selon la douleur et à adapter selon le patient. Les activités sportives peuvent être reprises à 6 semaines. L'arrêt de travail est de 4 à 6 semaines.
En cas de chirurgie des tendons fibulaires, d'ostéotomie calcanéenne, de peignage du tendon d'Achille, la conduite automobile sera reprise sous 2 à 3 mois. Les activités sportives douces (natation, cyclisme) peuvent être reprises entre 2 et 3 mois, et entre 4 et 6 mois pour les autres activités (course à pied, sports collectifs). L'arrêt de travail est de 2 à 3 mois.
Les risques et complications de l'intervention
L'hématome : le site opératoire peut saigner formant un hématome ou des ecchymoses.
L'infection du site opératoire: il s'agit d'une complication rare. Toutes les mesures sont prises au bloc opératoires afin de l'éviter.
Les complications de voisinage : Les structures osseuses sont entourées de tendons, nerfs, petites artérioles pouvant être lésés ou comprimés pouvant induire une insensibilité, une perte de mobilité.
Les thromboses : la chirurgie du membre inférieur expose à un risque de formation de caillots dans les veines des jambes pouvant migrer jusqu'à la circulation pulmonaire et induire une embolie pulmonaire. La prescriptions des anticoagulants permet d'éliminer ce risque.
Le retard ou la non consolidation osseuses : lorsque des coupes osseuses sont réalisées il existe un faible risque de non consolidation. Le tabac est un important facteur de non consolidation.
Les troubles cicatriciels: Ces troubles se manifestent par une mauvaise cicatrisation chez des patients ayant des problèmes circulatoires, de diabète ou fumeurs. L'incision a du mal à cicatriser et peut faire le lit d'une infection.
L'enraidissement de l'articulation de la cheville : en cas d'immobilisation par botte plâtrée la cheville va s'enraidir et nécessitera des séances de rééducation pour récupérer.
La récidive des douleurs
Algodystrophie: il s'agit d'un phénomène douloureux chronique dont l'origine n'est pas entièrement élucidée. Cette complication peut survenir après un traumatisme, une fracture, une entorse ou une chirurgie. Le phénomène évolue par des épisodes de gonflement et de rougeur. L'algodystrophie disparaît spontanément comme elle est apparue en un an ou parfois plus. Son traitement consiste en la prise en charge de la douleur par différents moyens combinés et en un accompagnement du patient.
En savoir plus
Arthroscopie de cheville
Pourquoi réaliser une arthroscopie de cheville ?
L'arthroscopie de cheville est une technique chirurgicale mini-invasive permettant de traiter certaines pathologie de la cheville par la réalisation de deux incisions de quelques millimètres et en utilisant un arthroscope (caméra miniaturisée). Cette technique évite donc une chirurgie à ciel ouvert et permet une récupération post-opératoire plus rapide des patients. Selon le type de problème, l'arthroscopie peut être antérieure (incision en avant de la cheville) ou postérieure (incision en arrière de la cheville de part et d'autre du tendon d'Achille).
Parmi les indications fréquentes d'arthroscopie on note :
- Les LODA (lésions ostéo-chondrales du dôme astragalien) : il s'agit d'une lésion touchant le cartilage de l'astragale (ou Talus, os situé sous le tibia) à l'origine de douleurs. Le traitement peut consister à refixer un fragment de cartilage, à favoriser la repousse d'un cartilage cicatriciel après forage, curetage ou micro-perforation.
- L'ablation de corps étrangers articulaires : certaines maladies peuvent conduire en cas d'usure à la formation de corps étrangers osseux ou cartilagineux qu'il faut retirer.
- L'avivement des surfaces articulaires pour la réalisation d'une arthrodèse de cheville. Sous arthroscopie le cartilage restant malade de la cheville est retiré pour pouvoir permettre une fusion de l'articulation soulageant les douleurs.
- Les conflits osseux ou tissulaires antérieurs de la cheville. Les conflits osseux peuvent se voir dans certaines formes d'arthrose ou des becs de perroquet se forment en avant de la cheville sur le tibia et viennent en buté lors des mouvements de cheville. Les conflits tissulaires se voient au décours de traumatismes de la cheville ou de fractures où un tissus inflammatoire et des adhérences se constituent dans la cheville. L'arthroscopie antérieure permet alors d'enlever ces structures devenues gênantes.
- Les conflits osseux ou tissulaires postérieurs et syndrome du carrefour postérieur de la cheville. Il peut s'agir de problèmes osseux avec un os surnuméraire (os trigone) ou une fracture de la partie postérieure de l'Astragale (ou Talus) qu'il faut enlever. Il peut s'agir d'un tissu synovial entourant les tendons devenant inflammatoires et augmentant de taille. L'arthroscopie postérieure permet alors d'enlever ces structures devenues gênantes.
Type d'anesthésie
L'intervention est réalisée le plus souvent sous anesthésie locorégionale, sous rachianesthésie ou sous anesthésie générale. Une hospitalisation à la journée en chirurgie ambulatoire est nécessaire.
Temps chirurgical
La chirurgie se déroulé après la mise en place d'un garrot au niveau de la cheville pour permettre au chirurgien de travailler sans saignement. Selon l'abord antérieur ou postérieur deux petites incisions sont situées devant la cheville ou en arrière. L.a durée opératoire est variable selon le geste réalisé allant de 30-60 minutes.
Après l'intervention
Hors cas d'arthrodèse, l'appui est possible après l'intervention . Le patient s'aide de cannes anglaises pour se déplacer les premiers jours. L'anticoagulation par injection sera débutée après l'intervention pour une durée de 10 à 14 jours ou de 6-8 semaines pour une arthrodèse. Des soins locaux sont réalisés tous les 2 jours par une infirmière.
Suites habituelles
Le retour à la maison est possible le jour de l'intervention. Le pied et les orteils sont gonflés plusieurs jours. La reprise de la conduite automobile est possible rapidement après l'intervention selon la douleur cependant attendre un délai de 2 semaines après l'intervention semble raisonnable. La pratique des activités sportives est possible à partir de 2 mois. Hors cas d'arthrodèse, un arrêt de travail de 4 semaines sera prescrit.
Les risques et complications de l'intervention
L'hématome : le site opératoire peut saigner formant un hématome ou des ecchymoses.
L'infection du site opératoire: il s'agit d'une complication rare. Toutes les mesures sont prises au bloc opératoires afin de l'éviter.
Les complications de voisinage: autours de la cheville circule des nerfs, des artères et des tendons. Leur lésion est rare mais peut entrainer un insensibilité d'une zone du pied, un hématome.
La raideur de cheville: la mobilisation rapide de la cheville évite cette complication.
Les thromboses : la chirurgie du membre inférieur expose à un risque de formation de caillots dans les veines des jambes pouvant migrer jusqu'à la circulation pulmonaire et induire une embolie pulmonaire. La prescription des anticoagulants permet d'éliminer ce risque.
L'œdème du pied: après l'intervention le pied peut être gonflé. Il peut le rester plusieurs jours. Il faut bien penser à glacer la zone opérée et à surélever au maximum le pied dès que possible.
Algodystrophie: il s'agit d'un phénomène douloureux chronique dont l'origine n'est pas entièrement élucidée. Cette complication peut survenir après un traumatisme, une fracture, une entorse ou une chirurgie. Le phénomène évolue par des épisodes de gonflement et de rougeur. L'algodystrophie disparaît spontanément comme elle est apparue en un an ou parfois plus. Son traitement consiste en la prise en charge de la douleur par différents moyens combinés et en un accompagnement du patient.
CLINIQUE SAINT-MARTIN
11, rue du Docteur Noel Courvoisier, 70000 Vesoul
NOS HORAIRES
Secrétariat Dr Bourgeois
Lundi :
09h00 - 12h30, 13h30 - 17h00
Mardi :
09h00 - 12h30, 13h00 - 16h00
Mercredi :
09h00 - 12h30, 13h00 - 16h00
Jeudi :
09h00 - 12h30, 13h30 - 17h00
Vendredi :
09h00 - 12h30, 13h30 - 17h00
NOUS CONTACTER
Dr Bourgeois
T : 03 84 78 66 06
© 2023 par Docteur Bourgeois.